Introducción
La neumonía nosocomial en un problema extendido, grave y costoso que afecta desde el 0,2% al 2% de todos los pacientes hospitalizados [1-4], pero entre los pacientes postoperatorios, la neumonía ocurre entre el 9% y el 40%, dependiendo del tipo de cirugía, con la frecuencia más alta observada en las cirugías de cuello, tórax y abdomen. Además, la mortalidad asociada es muy alta, yendo desde el 30% al 46% entre los pacientes sometidos a cirugía abdominal [5,6].
El rol de la colonización faríngea, que es importante en lo referente a la patogénesis, es subrayado por la diferente etiología de la neumonía asociada a la ventilación mecánica (NAVM) temprana (dentro de los primeros 4 días de ventilación asistida) versus la tardía (más allá del intervalo de 4 días).
En el primer caso, las neumonías tempranas se asocian generalmente con microorganismos similares a aquellos encontrados en las neumonías adquiridas en la comunidad (Streptococcus pneumoniae, Staphylococcus aureus y Haemophilus influenzae; a partir de ahora denominados como grupo 1).
En contraste, la NAVM tardía tiende a ser causada por los patógenos nosocomiales más comunes (Pseudomonas aeruginosa, Acinetobacter más S. aureus; a partir de ahora denominados como grupo 2) [7-13].
El uso específico de antimicrobianos intravenosos para una profilaxis de la neumonía nosocomial es una práctica generalmente considerada no aconsejable [14,15]. Sin embargo, varios autores [16-20] observan que, aunque los antimicrobianos administrados antes de la intubación parecen actuar como un factor de protección contra la NAVM temprana, son – al mismo tiempo – un factor de riesgo para la neumonía desarrollada más de 48 horas después de la intubación. Esto se debe a que los antimicrobianos administrados preintubación tienen un rol de protección (odds ratio [OR] = 0,2) para prevenir la colonización por los microorganismos del grupo 1 y, por extensión, un rol de protección en la incidencia de ese tipo de neumonía cuando aparece tempranamente. En contraste, un régimen de antibióticos de ese tipo representa un factor claro (OR = 6,1) para la subsiguiente colonización (desde el 4º día en adelante) por los microorganismos del grupo 2 que se asocian con la etiología de la neumonía tardía [12].
La “ventana de oportunidad” de la profilaxis antimicrobiana quirúrgica, que puede influir de alguna manera en la patogénesis de la neumonía postoperatoria temprana (NPOT), sólo se producirá si el antimicrobiano es capaz de igualar o superar la concentración inhibitoria mínima en el árbol bronquial, para los patógenos de NPOT más comunes. Por ejemplo, la cefazolina (2 gr EV) o cefuroxima (1,5 g EV) alcanzan rápidamente niveles por encima de 2 µg/mL en el esputo. Esos niveles exceden la concentración inhibitoria mínima usual para el S neumoniae o el S aureus (meticilino sensible) y se acercan mucho a la del H influenzae [21]. Lo mismo puede decirse de la combinación de amoxicilina-ácido clavulánico (2 g EV) y de los aminoglucósidos como la gentamicina (5 mg/kg/día EV) o tobramicina (5 mg/kg/día EV), con resultados variables de acuerdo con el microorganismo involucrado [22,23].
En vista de esos hallazgos, los autores de este trabajo se plantearon la posibilidad de si la profilaxis antimicrobiana quirúrgica (PAQ) podría actuar de manera oportuna sobre la flora existente en la orofaringe y tracto respiratorio superior interactuando, en consecuencia, con la incidencia de la NPOT. Aunque el propósito principal de la PAQ (dependiendo del tipo de cirugía y de la edad del paciente) es prevenir la infección del sitio quirúrgico, no hay razón por la que no pueda ser útil para otros tipos de infección.
Métodos
Población en estudio y muestra
El Hospital Universitario La Paz, de Madrid, es un centro de atención médica de grupo IV, con aproximadamente 1.350 camas y que realiza alrededor de 36.000 intervenciones quirúrgicas por año. Prácticamente desde el momento de su apertura en 1962, el hospital implementó un sistema prospectivo de vigilancia de la infección nosocomial. Por más de 15 años, ese sistema ha involucrado estudios rotatorios trimestrales cubriendo todos los departamentos quirúrgicos y pacientes críticos.
Cada departamento es estudiado prospectivamente por 2 períodos trimestrales alternados por año, durante los cuales se incluye a todos los pacientes que han sido intervenidos quirúrgicamente y cuya estadía postoperatoria es mayor de 48 horas. Los pacientes son seguidos y monitoreados diariamente por el equipo del departamento de medicina preventiva, que registra sus datos en una ficha estándar de archivo hasta el egreso del paciente.
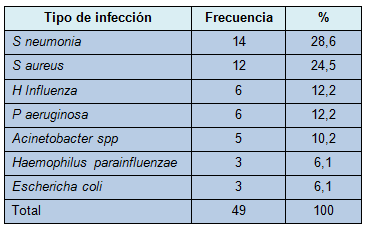
Para obtener esa información, las historias clínicas de los pacientes son usadas en conjunto con los datos recolectados directamente por sus respectivos profesionales de la salud, reportes de resultados de pruebas microbiológicas y el sistema computarizado del centro asistencial. La cohorte de muestra elegida agrupó en conjunto a 13.024 pacientes correspondientes a la vigilancia epidemiológica del Hospital General La Paz y del Departamento de Cirugía Digestiva, a través de todos los períodos estudiados desde 1990 hasta finales de 2002.
Diseño del estudio
En lo que respecta a la recolección de datos, fue diseñado como un estudio prospectivo de cohorte. La variable (resultado) principal fue la NPOT, incluyendo las neumonías incidentales entre el 1º y 4º día después de la intubación anestésica. La incidencia de NPOT y la mortalidad fueron analizadas luego, sobre la base de esa cohorte. Los factores de riesgo asociados con el desarrollo de la NPOT fueron analizados usando un estudio de control de casos anidado en la cohorte, porque ello permitió extraer como sujetos de estudio al grupo de pacientes con NPOT (casos) y al subconjunto de pacientes que no habían sufrido ningún tipo de infección nosocomial (controles).
Para los propósitos de este estudio, se usaron los criterios de los Centers for Disease Control (CDC) de 1988 y 1992, para determinar el diagnóstico de infección nosocomial [24-25]. Los criterios para la indicación de la PAQ, recomendación de antimicrobianos y dosis, están basados en las guías elaboradas por el Comité de Infecciones del hospital (adaptados de las American Society of Health System Pharmacists Therapeutic Guidelines). La PAQ no está indicada para los procedimientos quirúrgicos limpios en pacientes menores de 65 años si no se usan implantes protésicos o trasplantes. Además, el uso de antimicrobianos para procedimientos sucios no está clasificado como PAQ, sino más bien como un tratamiento empírico.
Análisis
Los datos fueron analizados usando el programa SPSS versión 9 (SPSS, Chicago, IL). Se usaron las pruebas de chi cuadrado o la exacta de Fisher para el estudio bivariado y, en todos los casos en que se aplicó la prueba de chi cuadrado, se empleó la corrección de Yates. Las comparaciones entre grupos de variables cuantitativas continuas se realizaron utilizando pruebas paramétricas (por ej., la prueba de t de Student cuando se compararon 2 grupos o el análisis de la varianza cuando el análisis abarcó 3 o más grupos).
Usando la regresión logística, los autores efectuaron un análisis multivariado para evaluar el impacto conjunto de los factores potenciales de riesgo, sobre la incidencia de la neumonía nosocomial temprana, controlando al mismo tiempo a los factores de confusión [26]. Se usó un método gradual hacia adelante para construir los modelos, incluyendo variables que tenían significación comprobada (P <0,05) en el análisis bivariado o que podían actuar como variables de confusión.
También se exploraron las posibles interacciones entre las variables independientes, introduciendo ello en el modelo de manera gradual, de forma que el modelo podía incluirlas, de ser necesario, en la ecuación final. En cada paso, se evaluó la significación estadística calculando el valor de probabilidad -2*log. El área por debajo de la curva de las características operatorias del receptor (ROC en inglés) de cada modelo, fue calculada para determinar la bondad general del ajuste.
Resultados
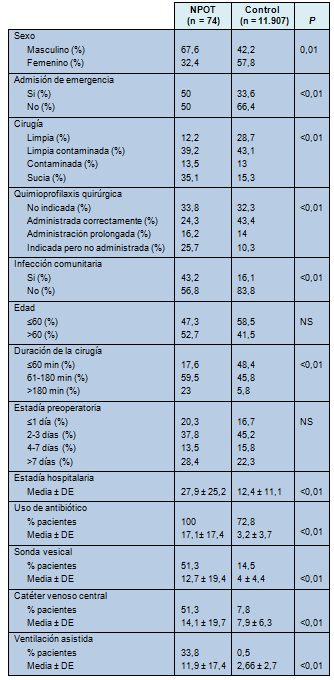
Algunos de los datos descriptivos básicos de la cohorte de muestra se muestran en la Tabla 1. La frecuencia de infección nosocomial, tanto en la neumonía general como en la postoperatoria temprana, fue de 0,6%. La confirmación microbiológica de la etiología de la NPOT estuvo disponible sólo en el 66,2% de los casos. La distribución de las etiologías se muestra en la Tabla 2.
• TABLA 1: Estudio descriptivo
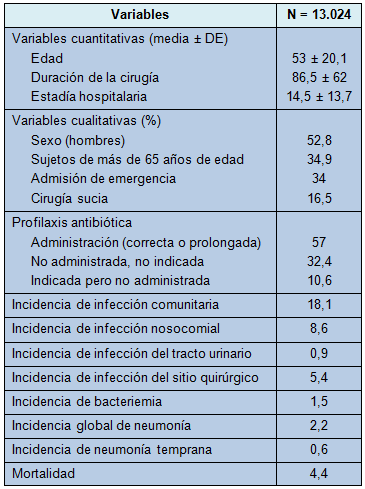
• TABLA 2. Etiología de la NPOT en la cohorte de cirugía general
El tipo de procedimiento quirúrgico fue, sin duda alguna, el factor más fuertemente asociado con la aparición de la NPOT. Los resultados del estudio bivariado sobre la variable, “tipo de procedimiento quirúrgico”, conducen a esa información, estando reagrupados en 4 categorías según homogeneidad sobre el riesgo respectivo de sufrir NPOT, como se muestra en la Tabla 3. Los últimos 2 grupos fueron responsables de un salto considerable en la incidencia de la NPOT.
Primero, hubo una serie de procedimientos complejos que, en particular, incluyeron laparotomías extensas, ya sea por razones diagnósticas o terapéuticas, con una frecuencia del 3,3%. Por ejemplo, ese grupo incluyó procedimientos quirúrgicos para lesiones traumáticas o penetrantes del abdomen y procedimientos paliativos en el caso de tumores con diseminación peritoneal, peritonitis diseminada y otros (esto es, procedimientos que inevitablemente implican incisiones grandes y tiempos operatorios prolongados).
Finalmente, el grupo más alto incluyó la cirugía del esófago, con una incidencia muy alta (9,1%). La variable “duración de la cirugía” fue estratificada en 3 categorías, con diferentes puntos de corte ensayados, eligiendo aquellos que mejor separaban el riesgo de NPOT (por debajo de 60 minutos, 60-180 minutos y por encima de 180 minutos).
• TABLA 3: Tipo de procedimiento quirúrgico: cohorte de cirugía general

La variable dependiente usada para el estudio multivariado fue la presencia de la NPOT contra el “grupo de base”, es decir, aquellos pacientes que no sufrieron infección nosocomial (control de casos anidado en la cohorte). En consecuencia, el número de pacientes finalmente incluidos en el estudio multivariable totalizó 11.375 (con 73 casos de NPOT). Las características de los casos y de los controles se muestran en la Tabla 4.
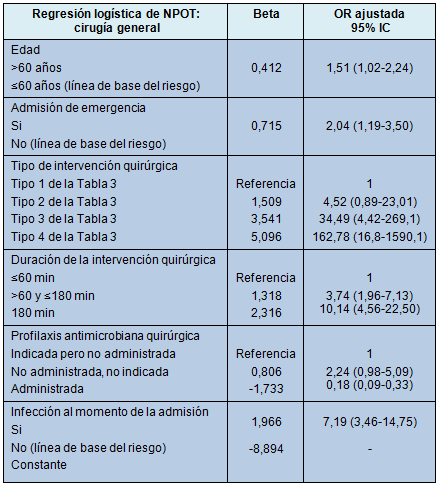
Hay muchas variables significativas entre ambos grupos de pacientes, pero el modelo de regresión logística tuvo sólo 6 variables, que pueden verse en la Tabla 5, incluyendo el uso de quimioprofilaxis, con una OR de 0,18 (95% intervalo de confianza [IC], 0,03-0,33). Ello significa que la profilaxis antimicrobiana quirúrgica protegió a 4 de 5 pacientes. El área por debajo de la curva ROC fue muy alta (0,856; 95% IC, 0,811-0,902).
• TABLA 4: Características de los pacientes incluidos en el control de casos anidado en la cohorte (Ampliar Tabla)
• TABLA 5: Estudio de regresión logística de la NPOT en la cohorte de cirugía general
Comentarios
Las figuras de incidencia de la NPOT observadas en este estudio son similares a las reportadas en otros estudios domésticos e internacionales, de acuerdo con el tipo de cirugía [29-31]. La cirugía abdominal con “incisión grande” y la “cirugía del esófago”, son los grupos de pacientes con el riesgo más alto en la cohorte estudiada. Ello probablemente se debe a la relación entre la limitación del reflejo de la tos y el componente respiratorio abdominal, deficiente control del dolor, y la consecuencia de la hipoventilación de las bases pulmonares, todo lo cual lleva a un riesgo más alto de neumonía [7]. Además, varios de los factores de riesgo para la colonización del tracto bronquial y progresión del desarrollo de la NPOT tienden a acumularse en esos pacientes [32].
El estudio multivariado de los factores de riesgo para la NPOT (esto es, el grupo de pacientes sin infección nosocomial) se redujo a 1 modelo con 6 variables independientes. La mayoría de esas variables habían sido ampliamente investigadas en otros modelos multivariados de neumonía en la literatura, tales como edad, tipo de procedimiento, emergencia [30,31] y demás.
La contribución más original hecha por el modelo de los autores de este trabajo, reside en el hecho de que la profilaxis antimicrobiana quirúrgica (cuando fue administrada, correctamente o no) se asoció como un factor independiente con un fuerte efecto protector (OR = 0,18; 95% IC, 0,3-0,33) sobre la incidencia de la NPOT. El efecto reportado podría ser explicado si la PAQ fuera capaz de actuar sobre la flora orofaríngea tempranamente, es decir, antes de la intubación y mantener su efecto durante todo el procedimiento, eliminando – por lo tanto – los microorganismos que, de otra manera, alcanzan las vías aéreas bajas a causa de la instrumentación.
Se debe considerar si el efecto preventivo contra la NPOT justificaría hacer la recomendación de extender la PAQ a todos los pacientes quirúrgicos, incluyendo aquellos entre los que no está indicada con el propósito de prevenir la infección del sitio quirúrgico. Para responder a esa cuestión, es esencial nuevamente distinguir entre los 2 grupos de pacientes que configuran la categoría “no administrado – no indicado” de profilaxis.
Por un lado, están aquellos pacientes por debajo de los 65 años con cirugía limpia libre de implantes, entre los que la recomendación podría hacerse y, por el otro lado, están aquellos con cirugía sucia. Si la frecuencia de NPOT observada en esta cohorte se compara entre esos 2 grupos de pacientes, se verá que la incidencia acumulativa de NPOT es de 0,1% para el grupo de cirugía limpia versus 1,1% para el grupo de cirugía sucia.
Por lo tanto, el riesgo de sufrir una NPOT es 10 veces mayor en el grupo de cirugía sucia que en el grupo sin una indicación real de profilaxis. Teóricamente hablando, para que la PAQ tuviera algún efecto preventivo sobre la NPOT en ese grupo, aún con incidencia tan baja, sería necesario tratar un gran número de pacientes (1.110 para prevenir 1 NPOT). En tal escenario, es improbable que se mantuviera la recomendación, porque los costos y los posibles efectos adversos a mediano plazo podrían contrarrestar los beneficios.
En conclusión, la administración de profilaxis antibiótica está independientemente asociada con la disminución en la incidencia de la NPOT.
♦ Comentario y resumen objetivo: Dr. Rodolfo D. Altrudi