Introducción
Varios estudios de cohorte y de casos controlados han demostrado una alta incidencia de cáncer pancreático en pacientes con pancreatitis crónica [1-6]. Los pacientes con pancreatitis hereditaria [7,8] y pancreatitis calcificante tropical, caracterizados por un comienzo temprano y una larga duración [9], muestran tasas aumentadas de cáncer pancreático que, al menos, son 50 veces mayores que las tasas en la población general [10]. La inflamación crónica pancreática es considerada, por lo tanto, como un factor de alto riesgo para el desarrollo del cáncer de páncreas. La reducción y prevención de la inflamación pancreática puede disminuir el riesgo de cáncer en pacientes con pancreatitis crónica.
El objetivo de este estudio fue confirmar la alta incidencia de cáncer pancreático desarrollado en pacientes con pancreatitis crónica en Japón y determinar los factores asociados con el riesgo de desarrollo de cáncer pancreático en pacientes con pancreatitis crónica.
Material y métodos
Pacientes
El Research Committee of Intractable Diseases (investigador principal, Tooru Shimosegawa), apoyado por el Ministerio de Salud, Trabajo y Bienestar de Japón, llevó a cabo, a nivel nacional, una encuesta y análisis para investigar la relación entre la pancreatitis crónica y el cáncer pancreático, entre septiembre de 2009 y diciembre de 2010. Los pacientes diagnosticados con pancreatitis crónica y seguidos por más de 2 años, fueron enrolados desde 22 instituciones de referencia, experimentadas en el manejo de la pancreatitis crónica en Japón. La información clínica de los pacientes fue extraída de sus registros médicos y analizada retrospectivamente en el Departamento de Cirugía y Oncología de la Universidad Kyushu.
De los 893 pacientes registrados que cumplían con los criterios clínicos para pancreatitis crónica, como fueron definidos por la Japan Pancreas Society (criterios JPS, 2001) [11,12], los autores excluyeron a 387 que habían sido seguidos por menos de 2 años o a los que se les había diagnosticado un cáncer de páncreas durante los 2 primeros años después del diagnóstico de pancreatitis crónica, lo que dejó 506 pacientes para ser incluidos en este estudio.
Diagnóstico de pancreatitis crónica y cáncer pancreático
El diagnóstico de pancreatitis crónica se basó en los criterios previamente mencionados. Los criterios JPS 2001 se muestran en detalle en la Tabla 1. Los estudios por imágenes, pruebas de función pancreática y hallazgos histopatológicos son independientes entre si en los criterios y el diagnóstico de pancreatitis crónica se hace si uno de los requerimientos listados en la Tabla 1 es satisfecho, independientemente de la causa de la pancreatitis crónica. La pancreatitis autoinmune fue diagnosticada por el criterio diagnóstico asiático [13]. De los 19 pacientes que desarrollaron cáncer pancreático, la confirmación histológica o citológica, o ambas, se obtuvo en 17 pacientes (89%). En los 2 restantes, el diagnóstico se estableció por el curso clínico y los hallazgos radiológicos.
• TABLA 1: Criterios para el diagnóstico de pancreatitis crónica determinados por la Japan Pancreas Society en 2001.
|
Pancreatitis crónica definida Pancreatitis crónica probable |
Estadísticas
La tasa estandarizada de incidencia (TEI), definida como la relación entre el número observado y el esperado de cánceres de páncreas, fue usada como una indicación de riesgo relativo. Para la incidencia de cáncer pancreático en la población estándar en Japón, los autores usaron los datos de los registros de cáncer de la población incluidos en el proyecto Monitoring of Cancer Incidence in Japan [14]. La edad específica media del cáncer pancreático reportada por ese proyecto, desde 2001 hasta 2005, fue adoptada como la tasa estándar anual de incidencia específica por edad. El número esperado de casos de cáncer fue estimado de la siguiente manera, para tomar en cuenta el cambio de la edad durante el seguimiento a largo plazo en cada paciente. Primero, el tiempo de seguimiento alejado de los pacientes fue estratificado en bandas de 5 años. Segundo, la incidencia de cáncer pancreático en cada grupo fue calculada multiplicado la suma del tiempo específico de seguimiento para todos los pacientes, por la incidencia estándar específica del cáncer pancreático por edad. Finalmente, se sumó la incidencia específica por edad para todos los grupos para obtener, para obtener el número esperado de pacientes con cáncer pancreático. El índice de confianza (IC) de 95% de la TEI fue calculado asumiendo que los casos observados de cáncer pancreático siguieron una distribución de Poisson.
Se usó el método de Kaplan-Meier para estimar la probabilidad acumulativa de la incidencia de cáncer pancreático después de diagnosticarse la pancreatitis. La diferencia en las tasas de incidencia de cáncer pancreático entre grupos fue testeada utilizando la prueba de log-rank. Las tasas de riesgo y los IC de 95% fueron estimados con el análisis de regresión de Cox. Cuando sólo se observaron 1 ó 2 eventos en un grupo de pacientes, de efectuó la regresión de Poisson para confirmar la estimación de la regresión de Cox. Todas las pruebas estadísticas fueron de 2-lados. Los análisis estadísticos fueron efectuados utilizando el programa Stata MP, versión 11 (Stata, College Station, TX).
Resultados
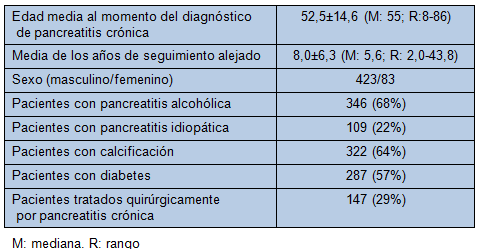
La Tabla 2 muestra las características de los 506 pacientes que fueron seguidos por, al menos, 2 años después del diagnóstico de pancreatitis crónica. La edad media de diagnóstico de pancreatitis crónica fue 55 años (rango, 8 a 86) y la media del período de seguimiento alejado fue de 5,6 años (rango, 2,0 a 43,8). Las causas de la pancreatitis fueron identificadas por los clínicos como alcohólica en 345 pacientes (68%), idiopática en 109 (22%), autoinmune en 16 (3%) y hereditaria en 9 (2%). La calcificación pancreática y la diabetes estuvieron presentes en 322 pacientes (64%) y 287 pacientes (57%), respectivamente.
• TABLA 2: Características de 506 pacientes con pancreatitis crónica que fueron seguidos por 2 o más años
De los 506 pacientes, 19 desarrollaron cáncer pancreático (3,7%). La TEI fue de 11,8% (95% IC, 7,1-18,4). La incidencia acumulativa (95% IC) de cáncer pancreático fue de 14,0% (7,5-25,3) al final del seguimiento alejado y de 2,0% (1,0-4,1), 4,6% (2,6-8,2), 7,5% (4,3-12,9), 10,7% (4,3-18,4) y 14,0% (7,5-25,3) a los 5, 10, 15, 20 y 25 años, respectivamente, después del diagnóstico de pancreatitis crónica. Entre los 9 pacientes con pancreatitis hereditaria, ninguno desarrolló cáncer pancreático (período de seguimiento: 3,4 a 48,3 años, mediana 8,4 años).
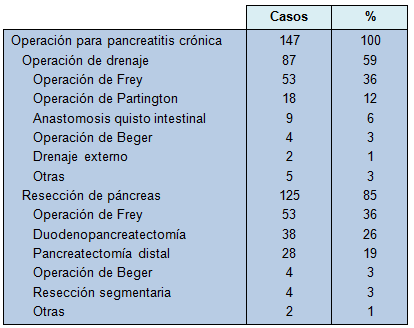
Las asociaciones posibles con el riesgo de desarrollar cáncer pancreático en los pacientes con pancreatitis crónica, fueron exploradas para las siguientes variables: edad al momento del primer diagnóstico de pancreatitis crónica, sexo, categoría diagnóstica de pancreatitis crónica (definida o probable), causa de la pancreatitis, presencia o ausencia de calcificación pancreática, litiasis vesicular o diabetes, estilo de vida (consumo de alcohol y tabaquismo), antecedentes familiares de pancreatitis o cáncer pancreático, cirugía por pancreatitis crónica, progresión de la diabetes durante el período de seguimiento y hábito de bebida después del diagnóstico de pancreatitis crónica. La incidencia de cáncer pancreático fue significativamente más baja en los pacientes que habían tenido cirugía por pancreatitis crónica (1/147), que en aquellos no operados por pancreatitis crónica (18/352) (P = 0,03). La mediana del período de seguimiento alejado fue de 7 años (rango, 2,0 a 43,8) en los pacientes que habían sido sometidos a cirugía y de 5,43 años (rango, 2,0 a 34,2) en los pacientes no operados. Los procedimientos quirúrgicos realizados durante el período de seguimiento se listan en la Tabla 3. Las operaciones no dirigidas al páncreas, como la hepaticoyeyunostomía, fueron separadas de las operaciones por pancreatitis crónica. Las operaciones de drenaje fueron realizadas en 87 pacientes (59%) y la resección pancreática en 125 pacientes (85%). El número d pacientes que recibió terapias conservadoras, tales como la litotricia extracorpórea con ondas de choque, litotomía pancreática endoscópica y litotricia o colocación endoscópica de un stent pancreático, fue significativamente mayor en pacientes que no habían sido sometidos a cirugía por pancreatitis crónica: 14,7% vs 5,4% para la litotricia extracorpórea por ondas de choque (P <0,01); 14,0% vs 4,8% para la litotomía y litotricia pancreática endoscópica (P<0,01) y 20,0% vs 7,5% para el stent pancreático (P<0,01).
• TABLA 3: Procedimientos quirúrgicos para pancreatitis crónica
Un total de 18 pacientes (5,1%) desarrolló cáncer pancreático entre los 352 pacientes que no habían recibido tratamiento quirúrgico por pancreatitis crónica, mientras que el cáncer pancreático ocurrió en sólo 1 (0,7%) de los 147 pacientes sometidos a cirugía por pancreatitis crónica. El procedimiento quirúrgico en ese paciente fue la operación de Frey. El riesgo de desarrollar cáncer pancreático fue significativamente más bajo en los pacientes que habían recibido cirugía, que en aquellos no operados (la tasa de riesgo estimada por la regresión de Cox fue de 0,11; 95% IC, 0,014-0,80; P = 0,03); la tasa de incidencia estimada por la regresión de Poisson fue de 0,19 (95% IC, 0,014-0,79).
Beber alcohol estuvo también asociado significativamente con el desarrollo de cáncer pancreático. Después del diagnóstico de pancreatitis crónica, 183 pacientes (36%) dejaron de beber y 192 pacientes (38%) continuaron bebiendo alcohol. El riesgo de desarrollo de cáncer pancreático fue significativamente mayor en los pacientes que continuaron bebiendo durante el período de seguimiento, que en aquellos que no lo hicieron (tasa de riesgo 5.07; 95% IC, 1,13-22,73; P = 0,03). Ninguna de las otras variables estuvo asociada significativamente con el desarrollo de cáncer pancreático.
El diagnóstico diferencial entre pancreatitis crónica y cáncer pancreático frecuentemente es bastante difícil. El cáncer pancreático se presenta en ocasiones con dilatación irregular del conducto pancreático y con fibrosis pancreática, lo que puede resultar en un error diagnóstico de pancreatitis crónica. Por lo tanto, los autores de este trabajo realizaron un análisis de 289 pacientes que fueron seguidos por, al menos, 5 años después del diagnóstico de pancreatitis crónica. De esos pacientes, 13 (4,5%) desarrollaron cáncer pancreático y la incidencia acumulativa (95% IC) fue de 2,6% (1,1 a 6,3); 5,6% (2,7 a 11,3); 8,8% (4,5 a 16,9) y 12.2% (5,9 a 24,2) a los 10, 15, 20 y 25 años, respectivamente, después del diagnóstico de pancreatitis crónica. La incidencia de cáncer pancreático en los pacientes con pancreatitis crónica que fueron seguidos por, al menos, 5 años, fue similar a la de los pacientes que fueron seguidos por, al menos, 2 años.
Discusión
Han existido varios artículos previos en la literatura médica occidental reportando una incidencia aumentada de cáncer pancreático en pacientes con pancreatitis crónica [1-6]. No obstante, hay pocos reportes en lengua inglesa en Japón relacionados con ese hecho [15]. En este estudio, la TEI del cáncer pancreático en pacientes con pancreatitis crónica que fueron seguidos por más de 2 años, fue de 11,8, lo que es similar a la incidencia en grandes estudios históricos previos [3-6]. Este estudio confirmó que la pancreatitis crónica es un factor de riesgo importante para el desarrollo del cáncer pancreático en el Japón, como es el caso en Europa y los Estados Unidos.
El diagnóstico diferencial entre pancreatitis crónica y cáncer pancreático habitualmente es difícil. La presencia de un cáncer pancreático secundario a una pancreatitis crónica puede aumentar aparentemente la tasa de desarrollo de cáncer de páncreas desde una pancreatitis crónica [16]. Para eliminar ese problema, los autores excluyeron a los pacientes que desarrollaron cáncer dentro de los 2 años. Además, realizaron otro análisis de aquellos pacientes que fueron seguidos por, al menos, 5 años después del desarrollo de la pancreatitis crónica, para disminuir cualquier desvío por error diagnóstico. La incidencia de cáncer pancreático en pacientes con pancreatitis crónica en el seguimiento alejado a los 5 años fue bastante similar a la incidencia a los 2 años. Ese resultado sugiere que este estudio eliminó el desvió por error diagnóstico y confirmó que la pancreatitis crónica es un factor importante de riesgo en el desarrollo de cáncer pancreático.
Los pacientes que fueron sometidos a tratamiento quirúrgico por pancreatitis crónica tuvieron una incidencia significativamente más baja de cáncer pancreático, de acuerdo con este estudio. Sakorafas y col. [17], reportaron que el cáncer pancreático se desarrolló en 14 (2,9%) de 484 pacientes consecutivos, con una media de 3,4 años después de la cirugía por pancreatitis crónica, Aunque ese porcentaje parece ser más alto, en 6 de los 14 pacientes se sospechó que tenían enfermedad maligna en las evaluaciones preoperatorias y hallazgos intraoperatorios y otros 4 pacientes fueron diagnosticados como teniendo una enfermedad maligna pancreática dentro del año después de la cirugía por pancreatitis. En el estudio preliminar de los pacientes registrados efectuado por los autores del presente trabajo, la malignidad pancreática fue diagnosticada dentro del año después del diagnóstico de pancreatitis crónica, en 13 pacientes, indicando que existe una considerable dificultad para diagnosticar el cáncer pancreático resultante de una pancreatitis crónica. Por lo tanto, cuando se abordó la relación entre la pancreatitis crónica y el desarrollo del cáncer pancreático, los pacientes que desarrollaron cáncer pancreático dentro de un período corto de tiempo después del diagnóstico, fueron excluidos. En consecuencia, los autores de este estudio excluyeron a los pacientes en los que el cáncer pancreático se desarrolló dentro de los 2 años después del diagnóstico de pancreatitis crónica y realizaron un segundo análisis de los pacientes que estaban libres de enfermedad en los primeros 5 años de seguimiento alejado, con resultados similares en ambos casos.
El mecanismo exacto que relaciona la pancreatitis crónica con el cáncer pancreático es desconocido, pero se ha invocado la posible activación de una vía en la inflamación pancreática, resultando en una transformación celular que lleva al cáncer pancreático [18]. Se ha sugerido que la activación de Kras juega un rol importante en el enlace entre pancreatitis crónica y cáncer de páncreas [19,20]. Las mutaciones de Kras condujeron a una neoplasia pancreática intraepitelial y eventualmente al cáncer pancreático en un modelo en ratas [21]. Además de las mutaciones de Kras, varias vías de señalización, incluyendo la expresión 2-ciclooxigenasa [22], señalización Notch [23-25] y señalización Hedgehog [25,26], fueron sugeridas también como implicadas en la génesis del cáncer pancreático desde la pancreatitis. Recientemente, se ha reportado que la inflamación pancreática apresuró el desarrollo de cáncer pancreático en la expresión Kras en ratones [27]. Guerra y col., reportaron que la inflamación crónica es esencial para la inducción del adenocarcinoma del conducto pancreático por el oncogén Kras [28,29]. Esos estudios experimentales sugieren que la inflamación pancreática puede inducir la progresión al cáncer pancreático por medio de la activación de un número de vías de señalización.
Este estudio mostró un efecto protector de la cirugía en el desarrollo del cáncer pancreático desde una pancreatitis crónica, pero los mecanismos siguen oscuros. En modelos en animales, varios trabajos han demostrado que una operación de drenaje pancreático previno mejor la injuria del páncreas que una operación falsa. En un modelo de pancreatitis crónica obstructiva, se halló isquemia sobre la estimulación secretoria y una operación de drenaje previno la isquemia mediante el alivio del síndrome compartimental [30]. En otro modelo animal de pancreatitis crónica, el drenaje quirúrgico del conducto pancreático obstruido mejoró significativamente el grado histológico y la función exocrina [31]. En estudios clínicos, el drenaje quirúrgico en pancreatitis humana retardó la alteración funcional y previno la progresión de la pancreatitis [32] y el drenaje quirúrgico logró un mayor alivio del dolor que el drenaje endoscópico [33]. Esos hallazgos pueden sugerir que el alivio de la inflamación pancreática por el drenaje quirúrgico o la remoción del tejido pancreático inflamado, pueden prevenir la lesión pancreática y, en consecuencia, atenuar la progresión hacia el cáncer pancreático.
Este estudio tiene varias limitaciones. Una limitación es la población pequeña. Sólo ocurrió 1 cáncer entre 87 pacientes que fueron sometidos a una operación de drenaje y no se originó cáncer en 125 pacientes que fueron sometidos a resección pancreática. Si el efecto preventivo del cáncer pancreático se debe a la operación de drenaje o a la resección pancreática no está claro, por lo pequeño de la población. Más de la mitad de las operaciones en este estudio fueron resecciones y la pequeña cantidad de tejido pancreático en riesgo de desarrollar cáncer, después de la cirugía, puede causar una disminución en la incidencia del cáncer. Otra limitación de este estudio fue la falta de información sobre la inflamación persistente. Los pacientes con pancreatitis crónica que requirieron cirugía, pudieron haber tenido síntomas más severos y, por lo tanto, buscar atención médica más pronto. Es posible que los pacientes que fueron sometidos a cirugía fueran hospitalizados más tempranamente en la historia natural de la pancreatitis crónica, que aquellos que no requirieron cirugía. En este estudio, no hay información relacionada con el período entre la ocurrencia de los síntomas y la hospitalización. Si existe un nexo entre la inflamación pancreática y el cáncer, la presencia o ausencia de inflamación persistente después de la cirugía, podría influenciar el desarrollo de cáncer pancreático. Para confirmar el mecanismo por el cual los procedimientos quirúrgicos protegen a los pacientes de la conversión a carcinoma, se requieren estudios adicionales involucrando poblaciones grandes e información sobre la inflamación.
Los resultados de este estudio apoyan una asociación ente pancreatitis crónica y cáncer pancreático. Si existe un nexo entre la pancreatitis crónica y el cáncer pancreático, una reducción en la inflamación pancreática podría inhibir el desarrollo del cáncer pancreático. La cirugía para la pancreatitis crónica y la abstinencia de alcohol después del diagnóstico de pancreatitis crónica podría disminuir la inflamación pancreática. Si la inflamación pancreática es severa u ocurre frecuentemente una exacerbación aguda de la pancreatitis, a pesar de la terapia conservadora, la cirugía en una etapa temprana de la pancreatitis crónica puede inhibir el desarrollo de cáncer pancreático.
♦ Comentario y resumen objetivo: Dr. Rodolfo D. Altrudi