Introducción
La anastomosis ductal término-terminal (ADTT) es una reconstrucción biliar fisiológica comúnmente usada en el trasplante de hígado y en cirugía general, incluyendo el tratamiento de las lesiones iatrogénicas de la vía biliar (LIVB). La ADTT y la hepaticoyeyunostomía en Y de Roux (HY) son las 2 formas más comunes de reconstrucción biliar y la primera es la más común en pacientes que han tenido un trasplante hepático, incluyendo a aquellos con colangitis esclerosante primaria (CEP). En años recientes, el método tradicional de la HY ha sido desafiado por la reconstrucción biliar término-terminal en esos grupos de pacientes; no obstante, en pacientes con LIVB, la HY es realizada más frecuentemente.
La ADTT tiene muchas ventajas: es fisiológicamente más simple y se asocia con menos complicaciones postoperatorias tempranas que la HY. La ADTT establece un flujo fisiológico de la bilis; por lo tanto, la digestión y absorción adecuadas son posibles siguiendo ese procedimiento. También es posible el acceso endoscópico postoperatorio, facilitando los diferentes procesos diagnósticos y terapéuticos. A pesar de sus ventajas, no es factible realizar una ADTT en todos los pacientes [1-3].
El objetivo de este trabajo fue presentar el uso de la ADTT en pacientes sometidos a trasplante de hígado y cirugía gastrointestinal. Esta revisión discute también las limitaciones en el uso de esa reconstrucción biliar y describe una técnica quirúrgica de ADTT.
ADTT en trasplante hepático
La anastomosis biliar es mencionada como el talón de Aquiles del trasplante hepático. La incidencia señalada de complicaciones biliares es del 5%-15% después de trasplante de hígado de donante cadavérico (THDC) y del 20%-34% después de trasplante hepático de lóbulo derecho de donante vivo (THDV) [6]. En la actualidad, diferentes métodos de reconstrucción biliar son usados: HY en Y de Roux, ADTT y anastomosis ductal látero-lateral. Otras reconstrucciones biliares, tales como colecistoduodenostomía, colecistoyeyunostomía o la técnica del conducto con vesícula, fueron usadas en la experiencia temprana del trasplante de hígado, pero se asociaron con un riesgo alto (hasta el 70%) de complicaciones sépticas. Además, muchas vesículas tenían que ser removidas a causa de la obstrucción cística.
Seguidamente, fue introducida la HY como la técnica estándar en el trasplante hepático y fue un método común de reconstrucción biliar por mucho tiempo. La ADTT fue realizada como la reconstrucción biliar estándar después del THDC, mientras que la HY fue la técnica estándar después del THDV. Esa tendencia ha cambiado debido a las desventajas de la HY: mayor duración de la cirugía y alto riesgo de contaminación bacteriana debido a la reconstrucción de la rama en Y de Roux. Además, la continuidad bilio-entérica restablecida no es fisiológica y no permite el acceso endoscópico después del trasplante. Actualmente, la ADTT es la reconstrucción biliar estándar para THDC y THDV en los adultos. Ese método es preferible porque un esfínter de Oddi intacto puede prevenir la colangitis séptica debida a infecciones ascendentes. Además, el procedimiento facilita los subsecuentes procedimientos endoscópicos diagnósticos y terapéuticos, en pacientes con complicaciones biliares después del trasplante hepático. Sin embargo, la ADTT con un conducto pequeño (< 4 mm de diámetro), se asocia con un riesgo más alto de estenosis biliar que la HY [4,7,8].
Hepaticoyeyunostomía versus ADTT en el trasplante hepático
Hay varios estudios comparando la HY y la ADTT en trasplantes de hígado en la literatura. Kasahara y col. [5], compararon diferentes reconstrucciones biliares en 321 receptores de un lóbulo derecho en THDV. La reconstrucción biliar fue efectuada con HY en 121 pacientes, ADTT en 192 pacientes y combinación de ambas en 8 pacientes. Hallaron que la ADTT mostró una incidencia significativamente más baja de filtración y una más alta de estenosis. Sin embargo, el 74,5% de las estenosis fue manejado con tratamiento endoscópico. Debería enfatizarse que, en años recientes, el método tradicional de HY ha sido desafiado por la reconstrucción biliar mediante ADTT, aún en pacientes sometidos a trasplante hepático a causa de una CEP. Damrah y col. [9], compararon la HY y la ADTT después de trasplante hepático en pacientes que tenían CEP. Usaron la ADTT cuando el conducto biliar del paciente estaba libre de enfermedad macroscópica. La morbilidad, mortalidad, recidiva de la enfermedad y sobrevida del injerto y del paciente. fueron comparables entre los grupos. Basado en esos resultados, esos autores recomendaron la ADTT para pacientes seleccionados con CEP, como la primera opción para la reconstrucción. Resultados similares han sido presentados en otros estudios [19-22].
ADTT en trasplante hepático pediátrico
Actualmente, la ADTT es la reconstrucción biliar de elección en los adultos. Su factibilidad en pediatría ha sido raramente reportada. Tanaka y col. [13], compararon 14 pacientes que fueron sometidos a ADTT y 46 pacientes que fueron sometidos a HY; la incidencia de filtración biliar fue de 7,1% y 8,7%, respectivamente, y la de estenosis, de 28,6% y 10,9%, respectivamente; pero las diferencias no fueron significativas. Esos autores observaron que, comparado con el grupo de HY, la estenosis biliar en el grupo de ADTT tendió a requerir revisión quirúrgica con HY y tratamiento más prolongado con drenaje biliar percutáneo transhepático. Basado en esos resultados, esos autores recomendaron la HY como la reconstrucción preferible en los niños. Recomendaron que la ADTT debería ser considerada cuando es imposible efectuar una nueva Y de Roux o existen problemas debidos a adherencias abdominales densas o síndrome de intestino delgado corto. Liu y col. [14], analizaron los resultados de la ADTT en 7 niños sometidos a THDV usando un injerto de lóbulo izquierdo. Esos autores concluyeron que la reconstrucción biliar con ADTT sin un stent externo, en pacientes sometidos a THDV de lóbulo izquierdo, es factible en un grupo seleccionado de niños con conductos extrahepáticos normales. En receptores más pequeños con grandes injertos, el uso de un tubo biliar transanastomótico podría prevenir el torcimiento de la anastomosis, aunque los autores sugirieron a la HY como un método mejor de reconstrucción biliar para esa condición. Otros estudios han confirmado también la utilidad de la ADTT para el trasplante de hígado en pacientes pediátricos seleccionados.
ADTT en el tratamiento quirúrgico de las LIVB
Las LIVB son aún un problema importante en la cirugía gastrointestinal. Las técnicas no invasivas, percutáneas radiológicas y endoscópicas, son recomendadas como el tratamiento inicial de las LIVB. Cuando esas técnicas no son efectivas, se considera el manejo quirúrgico. El objetivo del tratamiento quirúrgico es reconstruir el flujo biliar adecuado al tracto alimentario. Los resultados a largo plazo dependen del tipo de reconstrucción biliar realizada. Diferentes reconstrucciones biliares han sido reportadas en el tratamiento de la LIVB: HY en Y de Roux, ADTT, coledocoduodenostomía, HY de Lahey, interposición yeyunal, hepaticoduodenostomía, anastomosis de Blumgart (Hepp), reconstrucción biliar plástica de Heinecke-Mikulicz e injerto mucoso de Smith [2,19,20].
HY versus ADTT en el manejo quirúrgico de la LIVB
En la actualidad, la HY en R de Roux es la reconstrucción más común en las LIVB [1,2]. La mayoría de los autores ha reportado una preferencia por la HY, debido al número más bajo de estenosis postoperatorias con la HY que con la ADTT. Este último procedimiento rara vez es realizado en pacientes con LIVB, debido a una alta incidencia de estenosis anastomóticas postoperatorias (hasta el 80%), comparado con la HY [21]. No obstante, después de la HY el flujo biliar dentro del tracto biliar no es fisiológico, dado que el duodeno y la parte más alta del yeyuno son excluidos del pasaje de la bilis. La HY en Y de Roux se asocia con diferentes alteraciones en la liberación de hormonas gastrointestinales, llevando a la mala digestión y mala absorción [1,2,22,23].
Significativamente, una ganancia de peso menor en los pacientes con HY que en aquellos que tuvieron una ADTT, fue observada en un estudio previo [1]. Además, un número más grande de úlceras duodenales ha sido observado en pacientes sometidos a HY y eso puede estar asociado con una pérdida del efecto neutralizante de la bilis, incluyendo bicarbonatos y la hipersecreción gástrica secundaria. El control mediante examen endoscópico y la dilatación endoscópica de la anastomosis biliar estenosada, no son posibles después de la HY [1,2]. La ADTT debería ser considerada en el tratamiento de elección en pacientes seleccionados con LIVB, porque es un procedimiento más fisiológico que la HY; no obstante, la HY debería considerarse en pacientes en los que la ADTT no es posible [1].
Se ha mostrado que pueden alcanzarse buenos resultados a largo plazo en un grupo selecto de pacientes después de una ADTT. Gazzaniga y col. [24], realizaron ADTT en los procedimientos inmediatos de reparación biliar, sólo cuando la lesión no excedía un tercio de la circunferencia del conducto y no estaba localizada a más de 2 cm por debajo de la confluencia ductal (Strasberg E2), o cuando la lesión era detectada durante la operación primaria. En esa serie, las lesiones fueron de tipo E2 en 18 pacientes, tipo E3 en 29 pacientes y tipo E4 en 15 pacientes. La reparación directa no está recomendada cuando más de un tercio de la circunferencia del conducto biliar está lesionada. No debe ser realizada cuando la lesión involucra la bifurcación de 1 o ambos conductos hepáticos (Strasberg E3/E4).
En esos casos, una HY en Y de Roux es el único procedimiento disponible para reparar el daño. Reuver y col. [21], recomendaron la ADTT en pacientes con lesiones detectadas preoperatoriamente, cuando no había una pérdida extensa de tejido. En pacientes con pérdida extensa de tejido, particularmente aquellos con lesiones más proximales en la bifurcación hepática o lesiones intrahepáticas, esos autores no recomendaron la reparación primaria. Kohneh y col. [25], lograron resultados mejores con la ADTT (100%) que con la HY (71,4%), durante los procedimientos tempranos de reparación (< 30 días después del trauma inicial). Efectuaron la ADTT en pacientes con lesiones de la vía biliar clasificadas como tipo II (Bismuth) o E2 (Strasberg). En el Departamento de Cirugía del Tracto Digestivo en Katowise, Polonia, la reconstrucción con ADTT fue realizada cuando la pérdida de tejido fue de 0,5-4 cm.
La resección de la estenosis del conducto biliar, disección y avivamiento de los muñones proximal y distal hasta donde los tejidos están sanos y sin inflamación, y el uso de suturas no traumáticas interrumpidas de monofilamento 5-0, brindaron buenos resultados a largo plazo, comparables con los obtenidos con la HY. La estenosis recurrente fue observada en el 5,3% de los pacientes después de la HY y en el 9,6% después de la ADTT [1]. Otra ventaja esencial de la ADTT es la posibilidad del examen de control endoscópico y de procedimientos terapéuticos en los pacientes, después de la reconstrucción biliar. Las estenosis después de ADTT pueden ser fácilmente dilatadas endoscópicamente, en contraste con la HY. Menos complicaciones tempranas han sido observadas después de la ADTT en comparación con la HY: las complicaciones se asociaron con la apertura del tracto alimentario y con el mayor número de anastomosis efectuadas (bilio-entérica y entero-entérica) en los pacientes con HY [1].
Debería señalarse que la ADTT tiene algunas limitaciones y no puede ser realizada en todas las lesiones biliares; no es posible efectuar el procedimiento en pacientes con lesiones vásculo-biliares complejas. De acuerdo con Strasberg y Helton [26], una lesión vásculo-biliar (LVB) es aquella en donde hay una injuria tanto en un conducto biliar como en una arteria hepática y/o vena portal; la lesión del conducto biliar pudo haber sido causada por trauma quirúrgico, tener un origen isquémico o ambos, y puede estar acompañada o no por varios grados de isquemia hepática. La lesión de la arteria hepática derecha (AHD) es el tipo más frecuente de LVB. Existen reportes contradictorios en relación con la asociación entre el resultado de las lesiones de los conductos biliares y las lesiones de la AHD en la literatura. Strasberg y Helton [26], revisaron los estudios sobre la LVB. Koffron y col. [27] reportaron una lesión asociada de la arteria en el 61% de los pacientes con estenosis recurrentes después de una reparación primaria de la vía biliar. Schmidt y col. [28], reportaron que la presencia de lesiones combinadas biliares y vasculares y lesión a nivel de o por encima de la bifurcación biliar, fueron predictores independientes significativos de malos resultados en pacientes sometidos a una HY en Y de Roux. Madariaga y col. [29], describieron una necrosis temprana de la anastomosis biliar que requirió una lobectomía hepática derecha, en presencia de una lesión de la AHD. Sarno y col. [30], señalaron que los pacientes con LVB concomitante, tuvieron resultados peores después de la reparación de la lesión biliar. Alves y col. [31], reportaron una incidencia comparable de complicaciones postoperatorias en pacientes con y sin lesión arterial. Stewart y col. [32] no reportaron ninguna influencia de la lesión de la AHD sobre los resultados a largo plazo después de la reconstrucción biliar, pero la lesión de la AHD se asoció con una incidencia más alta de abscesos postoperatorios, hemorragia, hemobilia, isquemia hepática, y la necesidad de resección hepática. Los resultados de la lesión de la AHD y de la LVB involucrando a la AHD y a la vía biliar son diferentes. Eso se asocia con el aporte de sangre arterial del tracto biliar extrahepático.
En una lesión de la AHD sin lesión biliar, la oclusión de la AHD resulta en una isquemia del hígado derecho, pero el flujo de sangre es restaurado por shunts arteriales colaterales preformados. En una LVB combinada, involucrando a la AHD, las lesiones E1-3 dejan el shunt hiliar (plexo hiliar) abierto, pero obstruyen el shunt longitudinal (arterias axiales en horas 3, 9 y 12) y pueden inducir una isquemia hepática mayor que la de la oclusión aislada de la AHD, y las lesiones E4 inducen una isquemia mayor que las lesiones aisladas del hígado derecho por la obstrucción del importante shunt hiliar y la del shunt longitudinal. Por lo tanto, no es posible realizar una ADTT en pacientes con LVB complejas, que requieren una HY en Y de Roux y, frecuentemente, resección hepática o trasplante [26,30].
Técnica de la ADTT
Principios generales
Deben darse dos principios generales para una curación adecuada de cada anastomosis biliar. Los bordes anastomosados deberían estar sanos; no debería haber inflamación, isquemia o fibrosis; y la anastomosis debería estar libre de tensión y adecuadamente vascularizada [33]. La disección y avivamiento de los muñones proximal y distal hasta tejidos sanos y sin inflamación debe ser realizada. No obstante, se requiere una disección cuidadosa para conservar los ejes arteriales intactos dentro de la pared del conducto biliar común y de los conductos hepáticos [34]. La reconstrucción biliar debería efectuarse cuando no esté presente un proceso inflamatorio activo, particularmente en los pacientes con LIVB, que frecuentemente tienen isquemia, fibrosis e inflamación dentro de los conductos biliares [1]. La isquemia, asociada con la preservación de la lesión del injerto, o la inflamación debida al rechazo, ha sido observada también durante el trasplante de hígado [35]. Ambos muñones, proximal y distal, deberían ser disecados y aproximados sin tensión. La ADTT podría recomendarse para los pacientes con una pérdida máxima de conducto biliar de 4 cm de longitud. Los bordes suturados tienen que estar sanos y sin inflamación e isquemia. El diámetro de ambos extremos anastomosados tiene que ser comparable.
En el Departamento de Cirugía del Tracto Digestivo, si había una diferencia entre el diámetro de los extremos a anastomosar, el más estrecho era incidido longitudinalmente en la superficie anterior para extenderlo. La reparación mediante ADTT no fue llevada a cabo si los conductos biliares eran muy estrechos (diámetro < 4 mm). La aproximación de ambos extremos es posible gracias a la maniobra de Kocher (movilización de la cabeza pancreática con las partes descendente, horizontal y ascendente del duodeno, fuera del peritoneo). Los pacientes sometidos a una primera, o excepcionalmente una segunda reparación de la vía biliar, pueden ser candidatos para una ADTT. La HY debería efectuarse en los pacientes que no satisfacen los criterios antes mencionados [1].
Tipo de sutura
Tanto las suturas continuas (SC) como las interrumpidas (SI) y las absorbibles (polydioxanone) o no absorbibles (prolene o polypropilene), de 5-0, 6-0 o 7-0, son usadas para la ADTT en los pacientes sometidos a trasplante de hígado [4,14,15,35,36]. Inicialmente, la SI fue el estándar para esos pacientes; la SC no fue adoptada para la ADTT debido a la preocupación de mayores tasas de estenosis que con la SI. Las SC se realizan más rápido que las SI. Castaldo y col. [35], compararon SC y SI para las ADTT en pacientes sometidos a trasplante hepático. Esos autores reportaron resultados comparables con ambas técnicas quirúrgicas. No hubo diferencias en complicaciones biliares, sobrevida del injerto o sobrevida del paciente entre los grupos analizados La tasa global de complicación biliar fue del 15%. No hubo diferencia en la proporción de filtraciones (SC 7,3% vs SI 8,5%) o estenosis (SC 9,6% vs SI 5,1%) entre los grupos. La sutura atraumática interrumpida monofilamento 5-0 es la técnica de elección para la ADTT en pacientes con LIVB [1].
Uso del tubo en T
El uso del tubo en T en la ADTT es controvertido. Existen reportes contradictorios en la literatura en relación con la factibilidad del drenaje biliar par la ADTT, en pacientes sometidos a trasplante hepático y aquellos sometidos a reparación de una LIVB. La ventaja del drenaje biliar es que limita la inflamación y la fibrosis que ocurren después de cualquier procedimiento quirúrgico. Por lo tanto, algunos autores creen que la presencia del tubo biliar previene la estenosis de la anastomosis [1,28]. La desventaja es el riesgo más alto de complicaciones postoperatorias [1]. Scatton y col. [37], compararon la incidencia de complicaciones biliares después del trasplante hepático en pacientes sometidos a ADTT con y sin tubo en T en un ensayo grande multicéntrico, prospectivo y randomizado. El estudio incluyó 180 pacientes divididos en 2 grupos: pacientes con (n = 90) y pacientes sin (n = 90) un tubo en T, que fueron sometidos a cirugía en 6 centros franceses de trasplante hepático.
Esos autores reportaron una tasa aumentada de complicaciones biliares en el grupo con tubo en T, vinculada con complicaciones menores. La incidencia de fístula biliar fue del 10% en el grupo con tubo en T y del 2,2% en el grupo sin tubo en T. Por lo tanto, los autores no recomendaron la realización de una ADTT con un tubo en T en pacientes sometidos a trasplante hepático. Recientemente, López-Andújar y col. [38] compararon la incidencia y severidad de las complicaciones biliares en el trasplante hepático con ADTT con y sin tubo en T, en un ensayo prospectivo y randomizado de un único centro asistencial. El estudio involucró 95 pacientes con un tubo en T y 92 pacientes sin tubo en T. Se reportaron significativamente menos estenosis en el grupo con tubo en T (n = 2 [2,1%]) que en el grupo sin tubo en T (n = 13 [14,1%]). No se observó diferencia en la filtración biliar anastomótica entre los grupos. Los autores concluyeron que las complicaciones en el grupo con tubo en T fueron menos severas y requirieron tratamiento menos agresivo que aquellas en el grupo sin tubo en T.
La incidencia de estenosis anastomóticas fue más alta en pacientes sin tubo en T. Los autores recomendaron utilizar un tubo en T de goma en las ADTT durante el trasplante hepático en anastomosis riesgosas y cuando el diámetro del conducto biliar es menor a 7 mm. Meta-análisis contradictorios relacionados con la utilidad del tubo en T en las ADTT también pueden ser encontrados en la literatura. Sotiropoulos y col. [39], recolectaron los resultados de 1027 pacientes sometidos a ADTT con y sin tubo en T, en 9 de 46 ensayos investigados, mediante modelos con efectos fijos o al azar. En ese meta-análisis, los pacientes sin tubo en T tuvieron menos episodios de colangitis y peritonitis y demostraron una tendencia favorable por menores complicaciones biliares generales. Las filtraciones o fístulas anastomóticas, revisiones de las ADTT, dilatación y colocación de un stent, trombosis de la arteria hepática, retrasplante y muerte debidas a complicaciones biliares fueron comparables entre los grupos. Por lo tanto, los autores no recomiendan el uso de un tubo en T para las ADTT en pacientes sometidos a trasplante hepático. En contraste, Huang y col- [40], revisaron 5 ensayos controlados randomizados (ECR) y 8 estudios comparativos. Sugirieron que la inserción de un tubo en T reduce la incidencia de estenosis biliar sin aumentar la incidencia de otras complicaciones biliares. Basado en esos resultados, el uso de un tubo en T para la ADTT en pacientes sometidos a trasplante hepático debería ser recomendado.
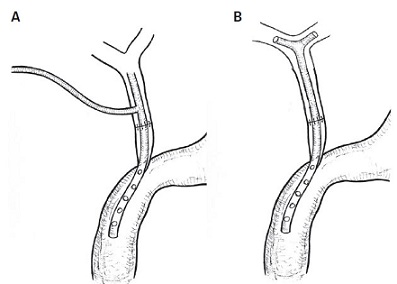
El uso y duración del drenaje biliar en pacientes con LIVB es controversial. La ventaja del drenaje biliar es la limitación de la inflamación y fibrosis que ocurren después del procedimiento quirúrgico. En la opinión de algunos autores, la presencia del tubo biliar previene la estenosis de la anastomosis [41]. La desventaja del drenaje biliar es el riesgo más alto de complicaciones postoperatorias [2,42]. La duración del drenaje es también controversial. De acuerdo con la mayoría de los autores, la duración óptima para el drenaje biliar es de aproximadamente 3 meses. Las investigaciones mostraron que una duración más prolongada del drenaje biliar no brinda una ventaja más grande [2,43]. Los 2 tipos principales de drenaje biliar utilizando un tubo en T pueden ser distinguidos: drenaje T externo (Fig. 1A) y drenaje Y interno (Fig. 1B). EL drenaje en T externo involucra el uso de un tubo en T típico, con inserción de sus ramas cortas dentro del conducto biliar y la salida afuera de la rama larga a través de la pared abdominal. Puede removerse percutáneamente después de la cicatrización de la ADTT. El drenaje interno en Y involucra la inserción de las ramas cortas del tubo en T en ambos conductos hepáticos, izquierdo y derecho, ferulizando la anastomosis e introduciendo la rama larga en el duodeno a través de la papila de Vater. Este drenaje puede ser removido endoscópicamente después de la cicatrización de la ADTT. Debería enfatizarse que el drenaje interno en Y es menos traumático (no involucra una incisión adicional en la pared abdominal) que el drenaje externo en T. Por lo tanto, debería ser recomendado como el drenaje de elección para la ADTT [1,2,24].
• FIGURA 1: Tipos de drenaje biliar usando un tubo en T. (A) drenaje externo en T, (B) drenaje interno en Y.
Complicaciones de la ADTT
La fístula anastomótica y la estenosis son las 2 complicaciones postoperatorias comunes después de la ADTT. En pacientes que han tenido una ADTT, el control endoscópico y tratamiento de esas complicaciones son posibles. En las filtraciones anastomóticas y estenosis, la colangiopancreatografía endoscópica retrógrada (CPER) con colocación de stent o dilatación con balón de la estenosis, es la primera línea de tratamiento. El drenaje biliar transhepático percutáneo también puede ser realizado [6]. Yoshiya y col. [44], describieron el uso de la ductoplastia rendezvuos para tratar la estenosis anastomótica biliar después del THDV. La estenosis anastomótica biliar fue clasificada de acuerdo con los hallazgos de la CPER después de la inyección de contraste a presión normal: tipo I (n = 32) en la que la estenosis fue visualizada; tipo II (n = 13) en la que el conducto hepático común y el conducto intrahepático injertado fueron visualizados, pero no así la estenosis; o tipo III (n = 8) en donde la estenosis y los conductos intrahepáticos injertados no fueron visualizados.
El número de intentos de pasar un alambre guía a través de la estenosis fue significativamente más bajo en el tipo I que en los tipos II y III. La tasa de tratamiento exitoso fue del 78,1% para el tipo I, 38,5% para el tipo II y 50,0% para el tipo III. La ductoplastia en rendezvous fue el primer tratamiento exitoso en una proporción más alta de pacientes tipos II y III que en pacientes tipo I (66,7% vs 6,3%). Las tasas acumulativas de tratamiento exitoso no fueron significativamente diferentes entre los grupos de ductoplastia rendezvous y ductoplastia no-rendezvous. Hsich y col. [45] describieron un tratamiento endoscópico agresivo con la colocación de un stent máximo, que permitió el 100% de resolución de todas las estenosis anastomóticas biliares después de un THDV sin la necesidad de intervención quirúrgica o retrasplante. Cuando el tratamiento menos invasivo (utilizando endoscopía y radiología intervencionista) no es exitoso, es necesaria la cirugía [36].
Conclusión
La ADTT es usada para la reconstrucción biliar en pacientes sometidos a trasplante hepático y a reparación quirúrgica de una LIVB. El uso de la ADTT en pacientes sometidos a trasplante hepático es más común que en aquellos sometidos a tratamiento quirúrgico por LIVB. El logro de buenos resultados a largo plazo es posible en pacientes sometidos a ambos tratamientos. La ADTT debería ser considerada como la reconstrucción biliar de elección porque es más fisiológica que la HY y se asocia con pocas complicaciones postoperatorias tempranas.
Comentario y resumen objetivo: Dr. Rodolfo D. Altrudi