Introducción
En 1981, Centor y colaboradores desarrollaron cuatro criterios para predecir la probabilidad de la presencia de Streptococcus pyogenes o Streptococo β hemolítico del grupo A (SBHGA) en un cultivo de muestra faríngea. Cuando están presentes los cuatro criterios (fiebre >38,5°C, ganglios linfáticos cervicales anteriores inflamados, exudado amigdalino y ausencia de tos), la probabilidad de SBHGA es justo por encima del 50%.
Cuando dos criterios o menos están presentes, la probabilidad es menor al 15%. Por lo tanto, los criterios de Centor son utilizados a menudo como una herramienta para evaluar la ausencia de SBHGA, en lugar de su presencia. También debe señalarse que estos criterios fueron desarrollados específicamente para adultos.
Más recientemente, McIsaac y colaboradores desarrollaron criterios modificados, que suman la edad de los pacientes (+1 si la edad es 3-14 años, 0 si es de 15 a 44 años y -1 si es ≥ 45), teniendo en cuenta el hecho de que el SBHGA es más frecuente en el grupo de edad de 5 a 15 años. Sin embargo, varios estudios mostraron que ni los signos y síntomas, ni los signos y síntomas combinados con las reglas de predicción, eran fiables para distinguir entre la faringitis por SBHGA y por otros gérmenes.
Suele indicarse la administración de antibióticos, en base a la incidencia de complicaciones no supurativas (glomérulonefritis post-estreptocóccica y artritis reactiva), después de la faringitis estreptocócica, pero una gran revisión Cochrane realizada por Del Mar y colaboradores estableció que el uso de antibióticos (ATB) en personas por otro lado sanas no está indicado, ya que no sólo la incidencia de complicaciones no supurativas ha desaparecido en el mundo desarrollado desde finales de 1960 sino también porque los antibióticos no acortan la duración de la enfermedad o de los síntomas. Con la posibilidad de los efectos adversos de los ATB, la razón riesgo beneficio ya no favorece la administración de ATB en individuos por lo demás sanos con faringitis estreptocóccica.
Objetivos
En el departamento de emergencia pediátrica (DEP) de los autores, los médicos siguen las guías del Comité Belga de Coordinación de Política Antibiótica (CBCPA). Las guías CBCPA se basan en la revisión de Del Mar y colaboradores. Sin embargo, se halló que, en el DEP, entre 2009 y 2010, de 1345 niños sanos, al 35% se les prescribió ATB (datos no publicados).
Para los médicos generales en Flandes, la tasa de prescripción es de hasta el 50%, incluso sin saber si la faringitis es causada por SBHGA. Como muchos médicos tienden a confiar en los signos y síntomas, en lugar de un test rápido de estreptococos o un cultivo de exudado de fauces, los autores evaluaron la correlación entre los criterios de Centor y la presencia de SBHGA en niños con odinofagia admitidos en el DEP, con el fin de evaluar el valor de esta regla de predicción.
Pacientes y métodos
Se trata de un estudio de cohortes retrospectivo que fue aprobado por el comité de ética local del UZ Brussel y se llevó a cabo en el servicio de urgencias del UZ Brussel, una gran hospital universitario terciario de Bruselas, con más de 60000 visitas anuales, de las cuales uno de cada tres son niños menores de 16 años. Los niños se ven en la sección de pediatría, por residentes de pediatría y residentes de medicina de emergencia, bajo la plena supervisión de un pediatra certificado por el consejo.
Los autores analizaron las historias clínicas de los niños de entre 2 y 16 años que ingresaron en el DEP entre el 1 de enero de 2008 y el 31 de diciembre de 2010. Todos los registros son digitalizados y todos los diagnósticos se registran de acuerdo con los códigos de la Clasificación Estadística Internacional de Enfermedades y Problemas Relacionados con la Salud (CIE-9).
Se incluyeron para el análisis todos los archivos de los niños que recibieron un hisopado faríngeo para cultivo de SBHGA con los siguientes códigos CIE-9: mononucleosis infecciosa (075), nasofaringitis (460), faringitis (462), amigdalitis (463) y odinofagia (7841).
Se excluyeron los niños con enfermedades subyacentes respiratorias crónicas, cardíacas, hematológicas o enfermedades inmunológicas y niños que ya tenían ATB antes de la consulta en el DEP. Sólo se seleccionaron los registros con una historia clínica de enfermedad completa.
Se dividieron a los pacientes en 2 grupos: preescolares (≥2 y <5 años) y niños (≥ 5 y <16 años), ya que la prevalencia de SBHGA es diferente en ambos grupos.
El análisis estadístico se realizó mediante MedCalc V.12.3.0 (MedCalc Software bvba, Mariakerke, Bélgica). Todos los datos se presentan como media ± desvío estándar o como mediana (rango), cuando no se distribuyen normalmente. La prueba de D'Agostino-Pearson K2 se utilizó para evaluar la normalidad de los datos. La prueba de rho de Spearman se utilizó para calcular los coeficientes de correlación de rango.
Resultados
De las 2118 consultas en el DEP por dolor de garganta, 441 (230 varones y 211 mujeres) cumplieron los criterios. La mediana de edad (rango) fue de 5 años (2-15,9). Fue de 3,3 años (2-4,9) en los preescolares (n=286) y de 7,6 (5-15,9) en los niños (n=155). El cultivo de exudado faríngeo para SBHGA fue positivo en el 32% de los pacientes. En los niños mayores, la prevalencia de SBHGA fue mayor en comparación con los niños en edad preescolar (38,7 vs. 27,6, p=0,01). La mediana de edad y distribución por sexo no fue estadísticamente significativa entre los niños incluidos y excluidos.
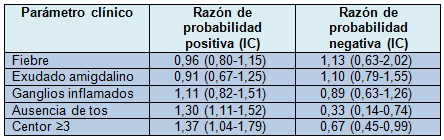
La media de la puntuación de Centor fue similar entre los niños en edad preescolar y los niños mayores (2,6±0,9 vs. 2,6±0,9; p=0,8). La media (IC 95%) de la presencia de SBHGA en los niños preescolares fue del 45% (IC 28% a 63%) con < 2 criterios de Centor presentes, 33% (IC 24% a 43%) con 2 criterios, 23% (IC 15% a 31%) con 3 y 13% (IC 3% a 24%) con 4 criterios presentes, respectivamente. En los niños mayores, esto fue de 35% (IC 10% a 61%) con ≤1, 31% (IC 17% a 44%) con 2, 43% (IC 31% a 55%) con 3 y 45% (IC 21% a 69%) con 4 criterios presentes.
Los niños en edad preescolar con un cultivo positivo de la garganta tuvieron con menos frecuencia un exudado amigdalino significativo, en comparación con los niños preescolares (59% vs. 39%, p=0,003) o niños mayores (55% vs. 39%, p=0,04) con un cultivo negativo, pero no en comparación con los niños con un cultivo positivo (50% vs.39%, p= 0,2).
Los niños con un cultivo positivo de la garganta se presentaron significativamente más a menudo con ausencia de tos, en comparación con los otros tres grupos (p<0,05). La ocurrencia de todos los otros síntomas no difirió significativamente entre los cuatro grupos.
Los cocientes de probabilidad (CP) para ambos grupos de edad se muestran en los cuadros 1 y 2. Ni los síntomas individuales ni una puntuación de Centor ≥3 parece ser eficaz para confirmar o descartar SBHGA.
Los autores observaron que los niños incluidos en los resultados (en comparación a los excluidos) tuvieron con mayor frecuencia exudado amigdalino (53,3% vs. 32,7%, p <0,0001), fiebre (81,6 vs. 74,4%, p=0,002) y ganglios cervicales inflamados (53,1 vs. 43,4%, p<0.05), y por lo tanto una mayor puntuación de Centor (2,2 vs. 2,6, p<0,0001).
Discusión
Los resultados de los autores confirman la mayor prevalencia de SBHGA en los niños de entre 5 y 15 años. La prevalencia de SBHGA en estos dos grupos de edad es ligeramente superior en comparación con los resultados en la literatura. Esto se debe probablemente al sesgo de selección: no todos los niños con dolor de garganta tenían un cultivo de exudado faríngeo para SBHGA y los médicos parecen tienen diferentes razones para tomar la decisión de tomar o no un cultivo de exudado faríngeo.
En los niños de entre 2 y 5 años con una puntuación de Centor por debajo de 2, encontraron una prevalencia bastante alta de SBHGA, lo que podría deberse a los portadores asintomáticos. También, en este grupo, se vio una disminución en la prevalencia de SBHGA con una puntuación de Centor superior.
Una posible explicación es la mayor prevalencia de virus tales como el virus de Epstein-Barr, que también se presenta con fiebre, exudado amigdalino y ganglios cervicales sensibles e inflamados. Con una prevalencia de SBHGA que es constante y comparable a la prevalencia de la población general, para todas las diferentes categorías Centor en niños de 5 a 16 años, es evidente que, en los niños, los criterios de Centor no son una buena herramienta para evaluar la probabilidad de SBHGA.
Con un cociente de probabilidad combinado (IC 95%) para un Centor ≥3 de 0,67 (IC 0,50-0,90) para los preescolares y 1,37 (IC 1,04-1,79) para los niños, los resultados de los autores están en línea con el resultados del meta-análisis de Shaikh y colaboradores, que encontraron un CP conjunto (IC) para un Centor ≥ 3 de 1,73 (IC 1,28-2,35).
Los resultados de los autores confirman que la puntuación de Centor es también insensible para evaluar la ausencia de SBHGA. En el grupo de los autores, los niños con <3 criterios de Centor tuvieron una probabilidad del 72% de tener un cultivo negativo para SBHGA, lo que refleja la prevalencia media de SBHGA (30%) en esta población. A pesar de que el uso de ATB en la faringitis estreptocócica es controvertido, los médicos tienden a tener un umbral bajo para prescribir ATB, a juzgar sólo por las características clínicas, sin saber si es o no es el SBHGA el culpable (Roggen y col., datos no publicados).
Los resultados de los autores confirman que, al menos en los niños, los criterios de Centor son una herramienta poco fiable para evaluar la probabilidad de la presencia de SBHGA, por lo que su uso debe ser desalentado.
La fortaleza de este estudio es el gran número de niños incluidos. Las principales limitaciones de este estudio son la naturaleza retrospectiva y el hecho de que no todos los niños recibieron un exudado faríngeo, introduciendo así un sesgo de selección, ya que los niños que tuvieron una muestra tenían una puntuación de Centor superior.
Conclusión
Estos resultados confirman la ineficacia de los criterios de Centor como un factor de predicción para la presencia o ausencia de SBHGA en un cultivo de muestra faríngea en niños de 2 a 15 años.
Tabla 1 Correlación entre parámetros clínicos y presencia de SBHGA (2-4 años)
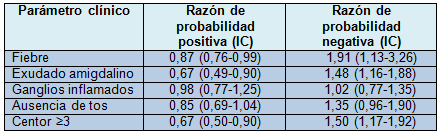
Tabla 2 Correlación ente parámetros clínicos y presencia de SBHGA (5-15años)
Comentario: El uso de escalas de predicción clínica es muy útil para la toma de decisiones en la urgencia, aunque muchas veces se utilizan sin una correcta validación.
El presente trabajo desestima la utilidad de la escala de Centor para predecir faringitis estreptocóccica en un servicio de emergencias, pero es necesario considerar las limitaciones del mismo, ya que se realizó solo en una institución y al ser un trabajo retrospectivo no determina quien toma las muestras ni su forma de procesarlas, ni el entrenamiento de los médicos ni el personal involucrado en la consulta clínica. Serán necesarios más estudios aleatorizados y controlados para confirmar o refutar estos resultados.
♦ Resumen y comentario objetivo: Dra. Alejandra Coarasa