| Introdução |
A síndrome respiratória aguda grave coronavírus 2 (SARS-CoV-2) foi detectada na China, em dezembro de 2019. Desde então, mais de 90 milhões de pessoas em todo o mundo foram infectadas em um ano, e mais de 2 milhões de pessoas morreram da COVID-19.1 Embora esforços sem precedentes da comunidade científica e médica tenham sido direcionados para sequenciar, diagnosticar, tratar e prevenir a COVID-19, os efeitos a longo prazo dos indivíduos após a fase aguda da doença ainda não foram revelados.
Até o momento, não há um prazo estabelecido para determinar os efeitos a longo prazo da COVID-19. Sintomas, sinais ou parâmetros clínicos anormais persistentes por duas ou mais semanas após a COVID-19 que não retornam a uma linha de base saudável podem ser potencialmente considerados como efeitos a longo prazo da doença.2Embora tal alteração seja relatada principalmente em pacientes com a doença grave e crítica, os efeitos duradouros também ocorrem em indivíduos com uma infecção leve que não exigiu hospitalização.3 Ainda não foi estabelecido se sexo, gênero, idade, etnia, condições de saúde subjacentes, dose ou progressão do SARS-CoV-2 afeta significativamente o risco de desenvolver efeitos a longo prazo da COVID-19.4
Desde o primeiro relato, uma grande quantidade de pesquisas tem o objetivo de descrever a cronicidade da COVID-19. No entanto, uma ampla visão geral de todos os possíveis efeitos duradouros da doença ainda é necessária. O objetivo do estudo foi realizar uma revisão sistemática e meta-análise de estudos revisados por pares para estimar a incidência de todos os sintomas, sinais ou parâmetros laboratoriais que se estendem além da fase aguda da COVID-19 relatados até o momento.
| Métodos |
As bases de dados utilizadas para identificar os estudos foram LitCOVID5 (PubMed e Medline) e Embase. Os estudos que foram incluídos foram publicados antes de 1º de janeiro de 2021. Os termos de pesquisa usados para ambas as pesquisas foram: COVID longo, pós, crônica, complicações, recorrente, prolongado, convalescente ou convalescença. Todos os tipos de estudos, incluindo ensaios clínicos randomizados, coortes e estudos transversais, foram analisados apenas quando os casos faziam parte de uma coorte COVID-19. Os critérios de exclusão foram: (1) não escrito em inglês e (2) ter menos de 100 pacientes incluídos no estudo.
Todas as doenças, distúrbios, sintomas, sinais e parâmetros laboratoriais relataram números totais ou percentagens foram incluídas. Quando dois pontos de tempo foram relatados no estudo, os resultados avaliados após o seguimento mais extenso.
| Resultados |
Das 18.251 publicações selecionadas, 82 publicações completas foram revisadas. Dezenove estudos foram excluídos porque envolviam menos de 100 pessoas. Um total de 15 estudos foram selecionados para serem analisados. O tempo de acompanhamento do paciente variou de 14 dias a 110 dias. Seis dos 11 estudos incluíram apenas pacientes hospitalizados com COVID-19, o resto dos estudos incluíram pacientes com COVID-19 leve, moderado e grave. O número de coortes de pacientes que foram acompanhados nos estudos variou de 102 a 44.799. Adultos de 17 a 87 anos de idade foram incluídos. Não houve estudos com amostras sobrepostas.
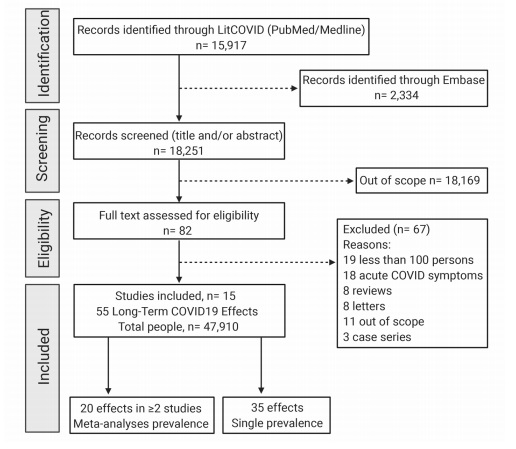
Figura 1: Seleção do estudo. Itens preferidos para revisões sistemáticas e meta-análises (PRISMA) diagrama de fluxo. De 15.917 estudos identificados e após a aplicação da inclusão e exclusão critérios, 15 estudos foram incluídos na síntese quantitativa.
Os autores identificaram um total de 55 efeitos a longo prazo associados a COVID-19 na literatura revisada. A maioria dos efeitos corresponde a sintomas clínicos como fadiga, dor de cabeça, dor nas articulações, anosmia, ageusia, etc. Doenças como acidente vascular cerebral e diabetes mellitus também estiveram presentes. Os parâmetros mensuráveis incluíram 6 parâmetros laboratoriais elevados, ou seja, interleucina-6 (IL-6), procalcitonina, ferritina sérica, proteína C reativa (CRP), hormônio N-terminal (NT) -pro BNP (NTproBNP) e D-dímero. Também foi identificada radiografia de tórax/ tomografia computadorizada (TC) anormal.
As 5 manifestações mais comuns foram fadiga (58%, Intervalo de Confiança (IC) 95% 42-73), dor de cabeça (44%, IC 95% 13-78), distúrbio de atenção (27%, IC 95% 19-36), queda de cabelo (25%, IC 95% 17-34), dispneia (24%, IC 95% 14-36) (Figura 2). Uma radiografia/ TC torácica anormal foi observada em 34% (IC de 95% 27-42) dos pacientes. Os marcadores relatados como elevados foram dímero-D (20%, IC 95% 6-39), NTproBNP (11%, IC 95% 6-17), proteína C reativa (8%, IC 95% 5-12), soro ferritina (8%, IC 95% 4-14), procalcitonina (4%, IC 95% 2-9) e IL-6 (3%, IC 95% 1-7).
Outros sintomas foram relacionados à doença pulmonar (tosse, desconforto no peito, redução da capacidade de difusão pulmonar, apneia do sono e fibrose pulmonar), cardiovascular (arritmias e miocardite), neurológicas (demência, depressão, ansiedade, transtorno de atenção e transtornos obsessivo-compulsivos) e outros inespecíficos, como queda de cabelo, zumbido e suor noturno.
Os sintomas que não foram mencionados em nenhum dos artigos incluem: perda repentina de peso corporal, dor de ouvido, problemas nos olhos, espirros, nariz frio, sensação de queimação no traqueia, tonturas, palpitações cardíacas, dor/sensação de queimação nos pulmões, síndrome de Sicca, vertigem, dores no corpo e confusão.2,6
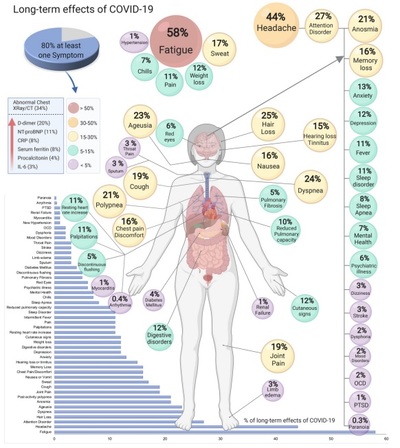
Figura 2: Efeitos a longo prazo da COVID-19. A meta-análise dos estudos incluíram uma estimativa para um sintoma ou mais relataram que 80% dos pacientes com COVID-19 tem sintomas a longo prazo. Abreviaturas: proteína C reativa (CRP), calculada tomografia (CT), interleucina-6 (IL-6), hormônio N-terminal (NT) -pro BNP (NT-proBNP), Transtorno Obsessivo Compulsivo (TOC), Transtorno de estresse pós-traumático (PTSD).
| Discussão |
A revisão sistemática e meta-análise demonstrou que 80% (IC 95% 65-92) dos indivíduos com diagnóstico confirmado para COVID-19 continuam a ter pelo menos um efeito geral além de duas semanas após a infecção aguda. No total, 55 efeitos, incluindo sintomas, sinais e parâmetros laboratoriais, foram identificados, com fadiga, anosmia, disfunção pulmonar, radiografia/TC torácica anormal e distúrbios neurológicos sendo os mais comuns.
A maioria dos sintomas eram semelhantes à sintomatologia desenvolvida durante a fase aguda da COVID-19. No entanto, existe a possibilidade de que haja outros efeitos que ainda não foram identificados. Os 5 sintomas mais comuns foram fadiga (58%), dor de cabeça (44%), distúrbio de atenção (27%), queda de cabelo (25%), e dispneia (24%). No entanto, mais estudos são necessários para compreender cada sintoma separadamente e em conjunto com os outros sintomas.
Fadiga (58%) é o sintoma mais comum da COVID-19 a longo prazo.7 Está presente até 100 dias após o primeiro sintoma da COVID-19.3,7 Os sintomas observados em pacientes pós-COVID-19, assemelham-se em parte à síndrome da fadiga crônica (SFC), que inclui a presença de fadiga incapacitante severa, dor, deficiência neurocognitiva, sono comprometido, sintomas sugestivos de disfunção autonômica e piora dos sintomas globais após aumentos menores na atividade física e/ou cognitiva.8-12 As possíveis causas do SFC incluem vírus, disfunção imunológica, disfunção endócrino-metabólica e fatores neuropsiquiátricos. Os agentes infecciosos relacionados ao SFC são o vírus Epstein-Barr, citomegalovírus, enterovírus e herpesvírus.13 É tentador especular que o SARS-CoV-2 pode ser adicionado à lista de agentes virais causando SFC.
Vários sintomas neuropsiquiátricos foram relatados, como, dor de cabeça (44%), transtorno de atenção (27%) e anosmia (21%). Existem outros sintomas relatados, que não foram incluídos nas publicações, incluindo névoa cerebral e neuropatia.14,15 A etiologia dos sintomas neuropsiquiátricos em pacientes com COVID-19 é complexa e multifatorial, podendo estar relacionada ao efeito direto da infecção, doença cerebrovascular (incluindo hipercoagulação)16, comprometimento fisiológico (hipóxia), efeitos colaterais de medicamentos e aspectos sociais de ter uma doença potencialmente fatal.17 Adultos têm um risco duplo de serem diagnosticados com transtorno psiquiátrico após o diagnóstico da COVID1917, e as condições psiquiátricas mais comuns apresentadas foram transtornos de ansiedade, insônia e demência. Os distúrbios do sono podem contribuir para a apresentação de doenças psiquiátricas.18 O diagnóstico e a intervenção neuropsiquiátrica são recomendados para todos os pacientes em recuperação da COVID-19. Um aumento nos modelos de atenção à saúde mental em hospitais e comunidades é necessário durante e após a pandemia da COVID-19.
A queda de cabelo após a COVID-19 pode ser considerada como eflúvio telógeno, caracterizada pelo aumento da queda dos fios de cabelo após um evento estressor ou infecção, e é causado por causa de transições foliculares prematuras de crescimento ativo fase (anágena) para a fase de repouso (telógeno). É uma condição autolimitada que dura aproximadamente 3 meses, mas pode causar sofrimento emocional.19
Dispneia e tosse foram encontradas em 24% e 19% dos pacientes, respectivamente. Além disso, as anormalidades no pulmão observadas por TC persistiram em 35% dos pacientes, mesmo após 60-100 dias da apresentação inicial. Em um estudo de acompanhamento realizado na China entre casos não críticos de pacientes hospitalizados com COVID-19, as alterações radiográficas persistiram em quase dois terços dos pacientes 90 dias após a alta.20 Embora a maioria dos estudos disponíveis não inclua a linha de base de disfunção pulmonar ou anormalidades radiográficas, os achados indicam melhora ou resolução de achados anormais na TC. Anormalidades na função pulmonar, como diminuição da capacidade de difusão do monóxido de carbono, estavam presentes em 10% dos pacientes nesta meta-análise. Embora esses achados não sejam tão altos quando comparados a outros estudos disponíveis de sobreviventes com COVID-19 ou SARS, onde a estimativa de disfunção pulmonar é de 53% e 28%, respectivamente21,22, as razões por trás dessas diferenças podem ser períodos de acompanhamento distintos, definições de disfunção ou características da população de pacientes. No entanto, anormalidades da função pulmonar requerem investigação adicional sobre sua relevância clínica e consequências a longo prazo.
Os resultados avaliados no estudo estão em consonância com o conhecimento científico atual sobre outros coronavírus, como aqueles que produzem SARS e MERS, ambos compartilhando características clínicas com COVID-19, incluindo os pós-sintomas. Estudos em sobreviventes de SARS mostraram anormalidades pulmonares meses após a infecção. Após um acompanhamento de um ano, um estudo mostrou que 28% dos sobreviventes apresentou função pulmonar diminuída e sinais de fibrose pulmonar.22,24,25 Além disso, sobreviventes de MERS apresentaram fibrose pulmonar (33%).26 Em relação aos sintomas psiquiátricos, um estudo relatou altos níveis de depressão, ansiedade e transtorno de estresse pós-traumático (TEPT)17 a longo prazo em pacientes previamente infectados com outros coronavírus.
As limitações da revisão sistemática e meta-análise incluem o pequeno tamanho da amostra para alguns resultados, o que torna difícil generalizar esses resultados para a população em geral. A variação na definição de alguns resultados e marcadores e a possibilidade de viés. Por exemplo, vários estudos que usaram um questionário autorreferido podem resultar em viés de relato. Além disso, os estudos eram muito heterogêneos, principalmente devido às referências de tempo de acompanhamento e à mistura de pacientes com COVID-19 moderado e grave. Todos os estudos avaliados realizaram sua pré-definição interna de sintomas e, portanto, existe a possibilidade de que alguns resultados não foram relatados. Outra limitação é que, como a COVID-19 é uma doença nova, não sendo possível determinar quanto tempo esses efeitos irão durar.
Com objetivo de diminuir a heterogeneidade e ter uma melhor compreensão dos efeitos a longo prazo da COVID-19, são necessários estudos estratificados por idade, comorbidades anteriores, a gravidade da doença (incluindo assintomático), bem como a duração de cada sintoma. É necessário padronizar medidas biológicas, como marcadores genéticos de sangue periférico, função inflamatória, imunológica e metabólica para comparar estudos.
| Conclusão |
Mais evidências e pesquisas de equipes multidisciplinares são cruciais para a compreensão das causas, mecanismos e riscos para desenvolver medidas preventivas, técnicas de reabilitação e clínicas projetadas para abordar a COVID-19 a longo prazo. Do ponto de vista clínico, os médicos devem estar cientes dos sintomas, sinais e biomarcadores presentes em pacientes previamente afetados pela COVID-19 para avaliar, identificar e prontamente interromper a progressão da COVID-19 a longo prazo, minimizar o risco de efeitos crônicos e ajudar a restabelecer a saúde do paciente. O gerenciamento de todos os efeitos requer mais compreensão para projetar intervenções intersetoriais dinâmicas e individualizadas em clínicas pós-COVID com múltiplas especialidades, incluindo exercícios graduados, fisioterapia, exames e terapia comportamental quando necessária.27,28